What is Regenerative Medicine?
再生医療とは
再生医療とは、病気やけがなどによって失われた体の組織を再び作り出すことを目指す医療技術です。
その方法としては、体内に残っている細胞を人工材料などを用いて活性化させるものや、iPS細胞のように人工的に作られた細胞を体の外から導入する方法、さらにヒトから取り出した生きた細胞そのものを治療に利用する技術などが開発されています。
日本では、2014年に再生医療に関する新たな法律(※)が施行され、研究開発を促進しながら、安全性を確保する体制づくりが進められています。
(※)「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律」および「再生医療等の安全性の確保等に関する法律」
間葉系幹細胞(MSC)とは
間葉系幹細胞(Mesenchymal Stem Cell、略称MSC)とは、脂肪や骨髄など、体内のさまざまな組織に存在する幹細胞の一種で、骨・軟骨・脂肪など中胚葉由来の組織へ分化する能力を持っています。
ヒトのからだの中では、骨髄、脂肪組織、歯髄などからMSCを採取することが可能です。


ただし、iPS細胞のようにあらゆる細胞へと分化できるわけではなく、またES細胞(胚性幹細胞)のように受精卵由来の細胞でもありません。そのため分化の範囲は限定的ですが、体内から比較的容易に採取できることや、倫理的な制約が少ないことから(※1)、再生医療の分野で注目されています。
※1:ES細胞・iPS細胞と比較して分かる、間葉系幹細胞の倫理的優位性
間葉系幹細胞(MSC)の再生医療への応用
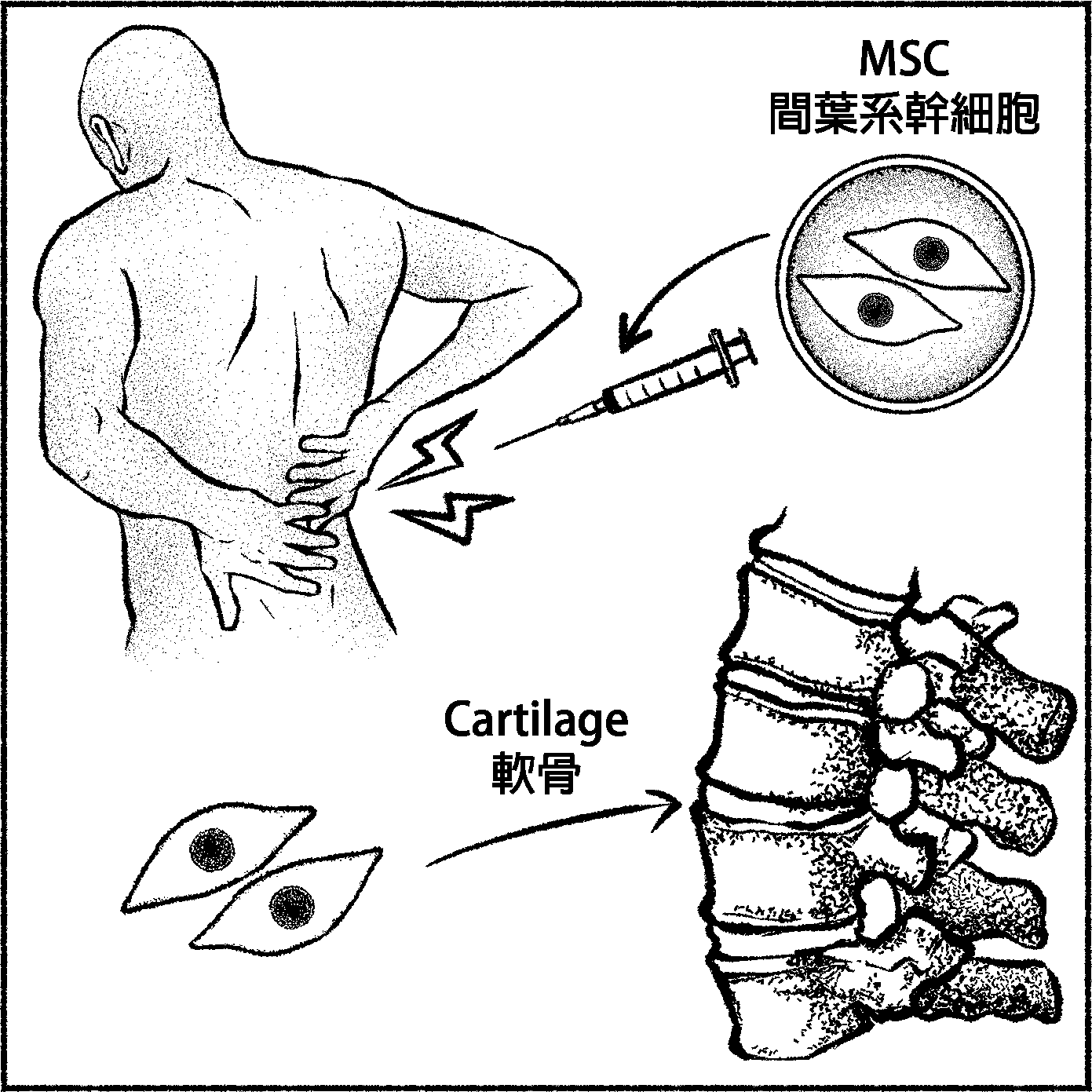
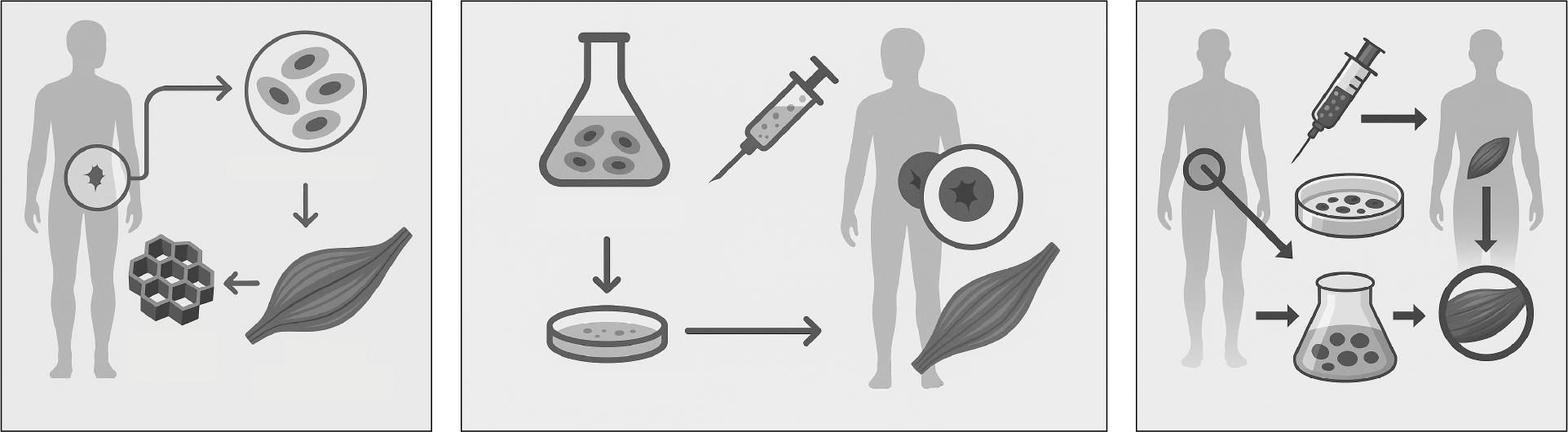
間葉系幹細胞(MSC)は、骨や軟骨などに分化する能力を活かした再生医療だけでなく、エクソソームやサイトカインなどの「液性因子(パラクライン因子)」を分泌するという特徴も活用されています。これらの液性因子には、組織修復や炎症の抑制などに関わる作用があり、近年ではこの働きを利用した治療法の研究が数多く行われています。
実際に、MSCを用いたさまざまな疾患への治療応用が進められており、これまでに数百をこえる臨床プロジェクトがヒトを対象に実施されています。ただし、MSCが実際に分化して骨や軟骨を再生することを目指すプロジェクトはそれほど多くはなく、その多くは液性因子の作用による治療効果(パラクライン効果)を期待したものとなっています。
Limitations of MSCs in Regenerative Medicine
再生医療におけるMSCの課題
しかし、間葉系幹細胞(MSC)を用いた再生医療には、いくつかの課題もあります。
たとえば、骨や軟骨などに分化する能力が高いMSCはごくわずかしか存在せず、治療に十分な効果を得るには、そのような「能力の高い細胞」を見分けて選び出す必要があります。
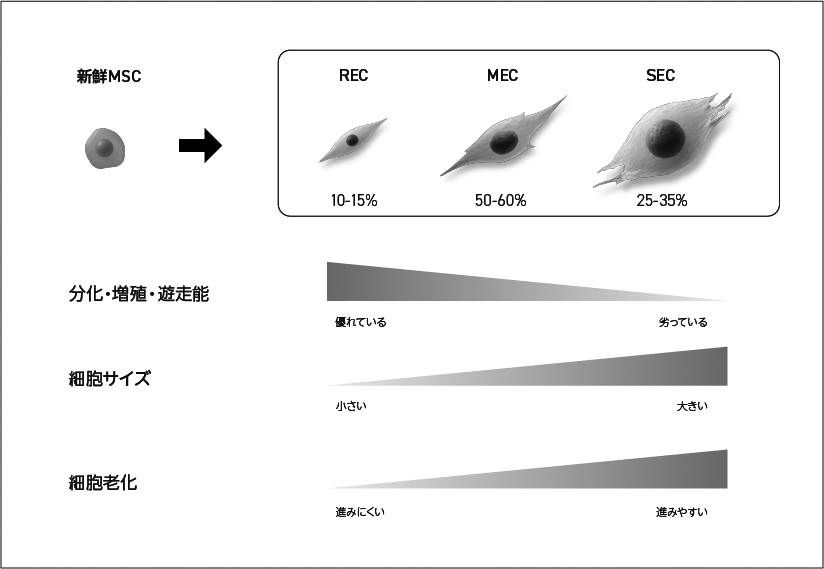
※従来法で分離したMSC(CFU-Fとも呼ばれる)には細胞性能の極めて高いRECだけでなく、やや細胞老化が進んだMEC/SECが混在している
また、同じMSCと呼ばれていても、その性質にはばらつきがあり、安定した治療効果を得るためには、より純度の高い細胞を確実に製造する技術が求められています。
以下に、代表的な間葉系幹細胞の課題を3つ示します。あわせて、それに対するRECのアプローチをご紹介しますので、ぜひご覧ください。
1.増やすのが難しい
間葉系幹細胞は、体の外で増やそうとしても分裂のスピードが速くありません。そのため、治療に必要なだけの数をそろえるのに時間がかかり、大量に準備することが難しいという課題があります。
幹細胞の増える力(増殖能)について詳しく
2.何に変わるか予測しづらい
間葉系幹細胞は、どの種類の細胞に変わることができるかが細胞ごとに異なり、安定していません。つまり、この細胞が骨や軟骨など、どの細胞になれるのかをあらかじめ確実に予測することが難しいため、再生医療に利用する際の信頼性に課題があります。
細胞が何に変わるか(分化能)
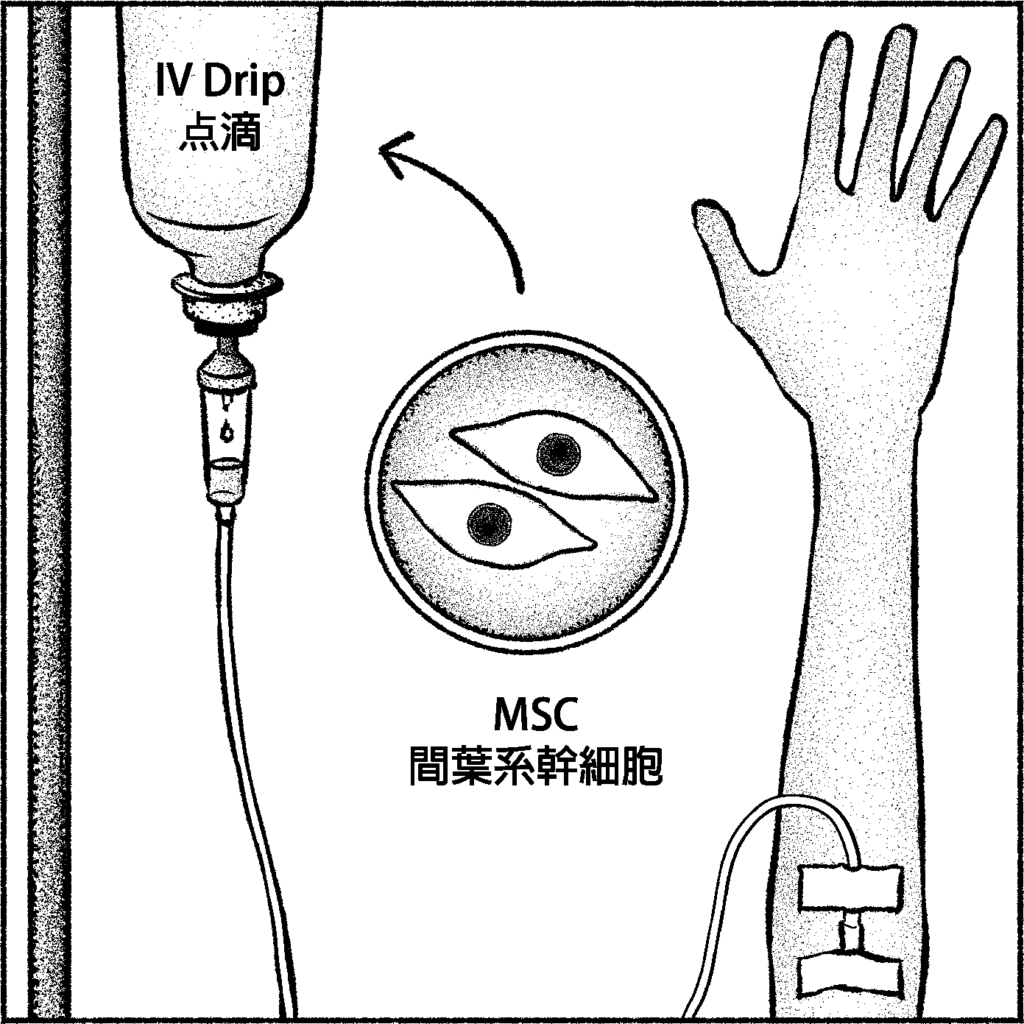
3.大量に投与できない
間葉系幹細胞は形や大きさがそろっていないため、点滴で体内に入れると肺に引っかかってしまうことがあります。そのため、一度に多くの細胞を投与するのが難しいという課題があります。
細胞が目的地に届く力(遊走性)
こうした課題に対し、私たちは独自の技術を用いて、再生医療に最適なMSC「REC」の製造に取り組んでいます。
詳しくは、以下のページをご覧ください。
Explore Target Diseases
再生医療が取り組む、具体的な疾患についてはこちらをご覧ください